por Hélia Neves, Faculdade de Medicina da Universidade de Lisboa
Os glioblastomas são os tumores mais comuns e agressivos que se originam no cérebro. O seu tratamento geralmente envolve cirurgia para a remoção da massa tumoral, seguida de radioterapia e quimioterapia. No entanto, quase todos estes tumores reincidem após tratamento… apresentando um mau prognóstico de sobrevivência.
Uma das importantes limitações do tratamento de tumores cerebrais é o difícil acesso dos fármacos ao tumor por via sistémica (através da circulação sanguínea). Isto acontece porque existe uma barreira natural protetora, a barreira hematoencefálica (BHE), que é altamente seletiva à passagem de substâncias do interior dos vasos para o sistema nervoso central.
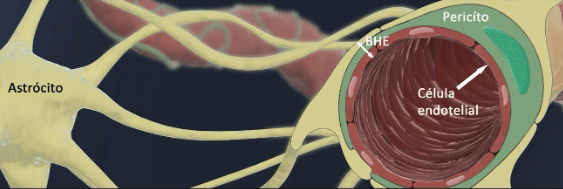
Esta BHE protege o sistema nervoso central de substâncias e microorganismos nocivos, mas também impede que muitos medicamentos cheguem ao cérebro. E como é que esta barreira é conseguida? Pela forte associação das membranas citoplasmáticas de três tipos de células: a célula endotelial, o pericíto e o astrócito. A célula endotelial e o pericíto formam a parede do capilar (o vaso de menor calibre da circulação sanguínea onde se dão as trocas metabólicas), que por sua vez é envolvido pelo astrócito, uma célula de suporte do sistema nervoso central. O astrócito ao abraçar o capilar, isola e protege as restantes células do sistema nervoso central (os neurónios e as outras células de suporte ou da glia) do contacto com os elementos em circulação no interior do vaso.
Os cientistas descobriram que… há uma forma de eliminar temporariamente a BHE, permitindo a entrada de substâncias no sistema nervoso central. Num ensaio clínico em estágio inicial, descrito em 2 de maio de 2023 no Lancet Oncology, a equipa do Prof. Roger Stupp, da Northwestern University em Chicago, mostrou ser possível introduzir um fármaco usado em quimioterapia, que não consegue passar a BHE no cérebro humano, abrindo temporariamente essa barreira com um método combinado de ultrassom localizado e microbolhas (minúsculas esferas de gordura cheias de gás) em circulação.
E, como é que os investigadores conseguiram abrir a BHE no local do tumor? Os investigadores implantaram um dispositivo de ultrassom adjacente ao local onde foi removido o tumor. Depois, as ondas de ultrassom levaram à agitação de microbolhas previamente injetadas nos vasos sanguíneos (por injeção intravenosa), que por fim promoveram a abertura da membrana plasmática dos vasos sanguíneos e a destruturação da BHE.
Durante cada sessão, os participantes foram injetados com um fluido com bolhas microscópicas por 30 segundos e receberam simultaneamente pulsos de ondas de ultrassom por quase cinco minutos. As ondas atingiram uma área específica do cérebro que abrangia a cavidade do tumor, penetrando quase 8 centímetros de profundidade. Isso foi seguido por uma infusão intravenosa de 30 minutos de paclitaxel, um fármaco usado habitualmente em quimioterapia do cancro do pulmão, mama e outros, e que em condições normais não atravessa a BHE. Os pacientes receberam entre duas e seis sessões de tratamento com três semanas de intervalo.
Como resultado desta nova abordagem terapêutica, os investigadores encontraram quase quatro vezes mais paclitaxel na região manipulada (local onde foi removido o tumor) em comparação com as outras regiões do cérebro.
Os exames de ressonância magnética, usando um corante apropriado, confirmaram o fecho da BHE em 60 minutos após cada procedimento. No geral, o fármaco e o seu método de administração foram bem tolerados até a dose máxima testada e aprovada pela Food and Drug Administration dos EUA (para o cancro da mama). Alguns pacientes relataram apenas alguns efeitos colaterais temporários, incluindo dores de cabeça e confusão.
Embora o ensaio clínico se encontre numa fase muito inicial (ensaio feito em apenas 17 pacientes), este potencial tratamento é uma esperança para que a sua utilização futura possa ajudar a prolongar a expectativa de vida dos pacientes com glioblastoma, que é atualmente reduzida.
Para saber mais acesse:
- Repeated blood–brain barrier opening with an implantable ultrasound device for delivery of albumin-bound paclitaxel in patients with recurrent glioblastoma: a phase 1 trial
- Vídeo dos autores
- Imagem (adaptada): Wyss Institute
- Animação: aparelho de ultrasom (desenvolvido por CarThera)
